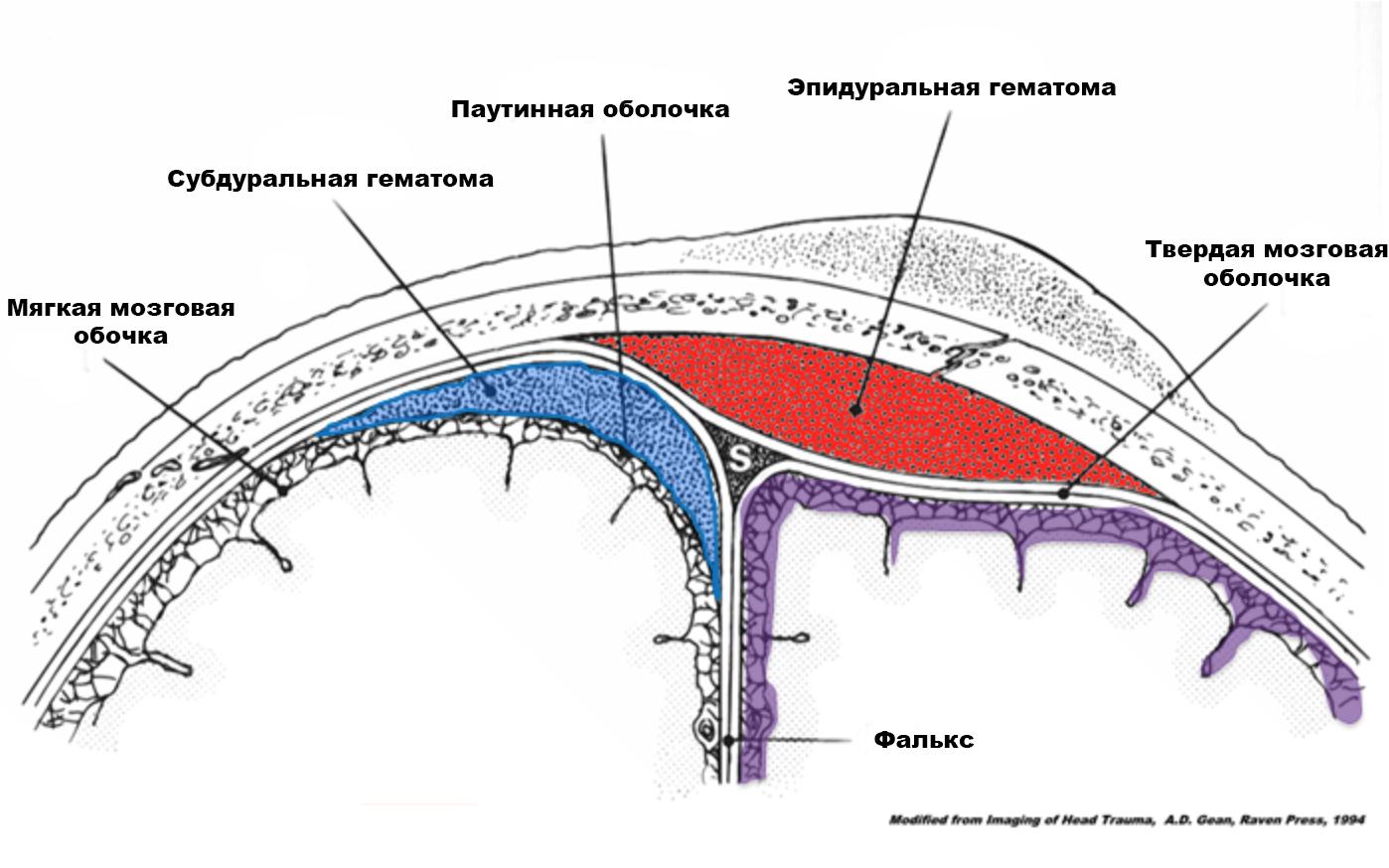
Эпидуральная гематома представляет собой скопление крови между внутренней поверхностью черепа и наружным слоем твердой мозговой оболочки, который называется периостом. При эпидуральной гематоме, как правило, в анамнезе имеется травма и сопутствующий перелом черепа. Источником кровотечения обычно является разрыв острыми краями перелома черепа ветвей менингеальной артерии (чаще всего, средней менингеальной артерии). Эпидуральные гематомы, как правило, имеют двояковыпуклую форму, могут иметь объемное воздействие вызывая вклинение головного мозга. Как правило, эпидуральные гематомы ограничены черепными швами. КТ и МРТ являются подходящими модальностями для диагностики эпидуральных гематом. При своевременно оказанном лечении, прогноз при эпидуральной гематоме хороший.
Эпидемиология
Обычно эпидуральные гематомы встречаются у молодых пациентов с травмой головы и переломом костей черепа в анамнезе.
Патофизиология
Источником кровотечения обычно является разрыв менингеальной артерии, как правило, средней менингеальной артерии. Сопутствующий перелом костей черепа встречается в ~ 75% случаев [2]. Болевой синдром вызывается за счет сепарацией твердой мозговой оболочки от костей черепа при кровотечении . Эпидуральные гематомы в задней черепной ямке редки, но потенциально более жизнеугрожающие [2-3]. Иногда источником эпидуральной гематомы является разрыв венозных синусов.
Локализация
В 95% случаев эпидуральные гематомы односторонние, однако встречаются двусторонние и множественные эпидуральные гематомы.
- >95% локализуются супратенториально
- в височно-теменной области: 60%
- в лобной области: 20%
- в теменно-затылочной области: 20%
- <5% локализуются в задней черепной ямке инфратенториально, где однако представляют большую опасность [3]
Особые локализации ассоциированные с венозным кровотечением, включают в себя:
- в области vertex— центрально расположенной наивысшей точки свода черепа (смещают верхний сагиттальный синус) [5]
- передняя черепная ямка [6]
- возможно венозное кровотечение из сфенопариетального синуса
- не вызывают смещение срединных структур или дислокации
- редко увеличиваются в размерах
Диагностика
Для понимания морфологии эпидуральных гематом полезно понимать ее отношение к костям свода черепа и твердой мозговой оболочке. Эпидуральная гематома по сути является субпериостальной гематомой расположенной в черепе, между внутренней поверхностью черепа и париетальным слоем твердой мозговой оболочки (периостом). В результате эпидуральная гематома ограничена черепными швами, поскольку внутренний слой периоста через швы переходит в наружный слой периоста у детей и плотно срастаеться с ними у взрослых. Это позволяет дифференцировать эпудиральные гематомы от субдуральных - последние не ограничены черпными швами. Однако эпидуральные гематомы могут пересекать и смещать венозные синусы в областях где нет швов, поскольку венозные синусы расположены между париетальным и висцеральным слоями твердой мозговой оболочки. Редко эпидуральные гематомы могут пересекать швы. В исследовании Huisman TA, Tschirch FT [4] отмечено что до 11% эпидуральных гематом у детей пересекают швы в случаях:
- линия перелома пересекает линию шва
- при наличии диастаза шва
- гематома в области vertex, обычно венозного генеза, часта пересекает срединную линию локализуясь над верхним сагиттальным синусом [5]
Компьютерная томография
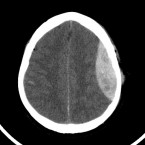
Эпидуральные гематомы хорошо визуализируются при КТ головного мозга. Они имеют двояковыпуклую (чечевицеобразную, линзовидную) форму, часто локализуются в области чешуйчатой части височной кости. Эпидуральные гематомы имеют гиперденсивную плотность, несколько неоднородны и имеют четкие границы. В зависимости от размера, могут иметься признаки вторичного объемного воздействия (напр., смещение срединных структур, subfalcine грыжа, UNCAL грыжа).
При остром кровотечение могут иметь неоднородную структуру за счет менее гиперденсивной свежей крови. Периферическое контрастное усиление встречается при визуализации хронических эпидуральных гематом и обусловленно грануляциями и неоваскуляризацией.
Магнитно-резонансная томография
МРТ позволяет четко визуализировать смещенную твердую мозговую оболочку, в виде гипоинтесивной линии на Т1 и Т2 последовательностях, что помогает отдифференцировть эпидуральную гематому от субдуральной.
Остая эпидуральная гематома имеет изоинтенсивный МР сигнал на Т1 ВИ и может иметь различную интенсивность МР сигнала на Т2 последовательностях.
Ранняя подострая эпидуральная гематома гипоинтенсивна на Т2 изображениях, в то время как поздняя и хроническая эпидуральная гематома будут иметь гиперинтесивный МР сигнал как на Т1 так и на Т2 последовательностях.
Внутривенное введение контраста позволяет визуализировать смещенные или окклюзированные венозные синусы в случаях венозного источника эпидурального гематомы.
Дифференциальный диагноз
При больших размерах гематомы обычно не возникает сложности с постановкой правильного диагноза. При небольших размерах, особенно с сопутствующим поражением паренхимы (напр. ушиб головного мозга, травматическое субарахноидальное кровоизлияние, субдуральная гематома) дифференциальная диагностика может быть затруднительна.
Патологии для дифференциальной диагностики включают:
- субдуральная гематома
- пересекает линии швов
- обычно серповидной или лентовидной формы
- менингеома
- может быт гиперденсивной
- усиливается после введения контрастного вещества
- отдалена от перелома костей свода черепа
Литература
- F. Gaillard et al. Extradural haemorrhage Radiopaedia.org
- Irie F, Le Brocque R, Kenardy J et-al. Epidemiology of traumatic epidural hematoma in young age. J Trauma 2011; 71 (4): 847-53. Pubmed
- Takeuchi S, Wada K, Takasato Y et-al. Traumatic hematoma of the posterior fossa. Acta Neurochir 2013; 118: 135-8. Pubmed
- Huisman TA, Tschirch FT. Epidural hematoma in children: do cranial sutures act as a barrier?. J Neuroradiol 2009; 36 (2): 93-7. Pubmed
- Brant WE, Helms CA. Fundamentals of Diagnostic Radiology. Lippincott Williams & Wilkins 2007;
- Gean AD, Fischbein NJ, Purcell DD et-al. Benign anterior temporal epidural hematoma: indolent lesion with a characteristic CT imaging appearance after blunt head trauma. Radiology 2010; 257 (1): 212. Pubmed